Общие понятия о тромбоцитопении
Тромбоцитопения – это группа заболеваний, объединённых одним признаком – снижением количества тромбоцитов в единице объёма крови.
Что такое тромбоциты?
Это одни из форменных элементов крови, к которым относятся лейкоциты и эритроциты. По сути, это не настоящие клетки, а «осколки» одной большой клетки — мегакариоцита. Эта клетка созревает в костном мозге, а затем в норме от её цитоплазмы отделяются кусочки, выходящие в кровеносное русло в виде тромбоцитов.
Свойствами, присущими тромбоцитам, являются адгезия и агрегация, благодаря которым и осуществляется функция тромбоцитов — участие в свертывании крови. Нормальная продолжительность жизни тромбоцита составляет восемь суток. Норма содержания тромбоцитов в крови составляет 160—З80 x 10^9 клеток в литре. Если содержание клеток становится меньше, можно говорить о развитии тромбоцитопении.
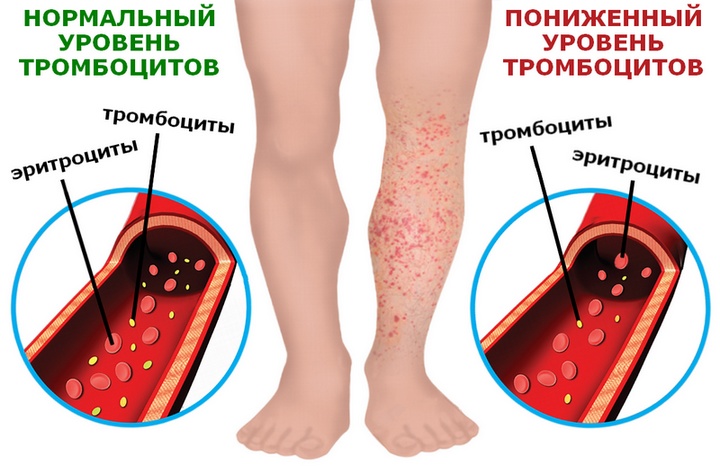
Симптомы
Симптомы этих заболеваний достаточно схожи, но причины могут быть разными. Снижение количества тромбоцитов может быть связано с чрезмерным разрушением их, либо с недостаточным образованием в костном мозге.
Проявляется любая тромбоцитопения геморрагическим синдромом разной степени выраженности. Геморрагический синдром начинает развиваться при снижении количества тромбоцитов менее 100х10^9 в литре. При таких цифрах он проявляется петехиальной или синячковой сыпью на коже и слизистых. Снижение количества тромбоцитов до 50х10^9 на литр даёт риск развития кровотечений при хирургических вмешательствах или травмах. Уровень тромбоцитов 20х10^9 опасен развитием спонтанных небольших кровотечений — носовых, десневых, ректальных. Самое критичное и жизнеугрожающее состояние наблюдается при тромбоцитопении менее 5х10^9/литр. В этом случае возможно возникновение сильных кровотечений, в том числе и внутренних.
Виды тромбоцитопении
Все тромбоцитопении подразделяются на три группы:
- Наследственные, возникающие вследствие генетических мутаций.
- Врожденные, развивающиеся у плода во время нахождения в утробе матери.
- Приобретенные, которые появляются у человека в течение жизни.
Наследственная тромбоцитопения
К наследственным тромбоцитопениям относят:
- ТАР-синдром — генетический дефект, при котором тромбоцитопения сочетается с аплазией лучевой кости.
- Синдром Вискотта-Олдрича — генетическое заболевание, проявляющееся тромбоцитопенией, экземой и снижением иммунитета.
- Синдром Хегглина — тромбоцитопения и базофильные включения в цитоплазме нейтрофилов и зозинофилов.
- Синдром Бернара-Сулье характеризуется увеличением размера тромбоцитов.
Наследственные тромбоцитопении неизлечимы. Большинство детей погибает сразу после рождения или внутриутробно. Некоторые могут дожить до подросткового возраста.
Врожденная тромбоцитопения
Данный тип тромбоцитопении появляется вследствие внутриутробного инфицирования плода некоторыми вирусами — краснухи, ветряной оспы, цитомегаловируса. Также тромбоцитопения новорожденного развивается вследствие применения матерью диуретиков, сахароснижающих препаратов, этилового спирта, нестероидных противовоспалительных препаратов, противомалярийных препаратов.
Аллоиммунная тромбоцитопения плода развивается в тех случаях, когда тромбоциты плода содержат антиген, которого нет в тромбоцитах матери. Организм матери начинает вырабатывать антитела против тромбоцитов плода. При этом заболевании имеется высокий риск возникновения кровоизлияний в ткани головного мозга и смерти новорожденного.
Врожденные тромбоцитопении обычно преходящие и заканчиваются после устранения провоцирующего фактора, требуют только симптоматического лечения.
Приобретенная тромбоцитопения
К ним относятся аутоиммунные первичные и вторичные тромбоцитопении.
- Инфекционные, вызванные вирусом Эпштейн-Барр, цитомегаловирусом, ВИЧ, малярийным плазмодием.
- Лекарственные, связанные с применением гепарина, некоторых антибиотиков, противоэпилептических препаратов, диуретиков.
- Тромбоцитопении при массивных переливаниях крови.
- Гиперфункция селезенки.
- Синдром диссеминированного внутрисосудистого свертывания.
- Тромбоцитопении беременных, возникающая при гестозе, эклампсии, HELLP-синдроме.
Все приобретенные тромбоцитопении, кроме аутоиммунных, поддаются лечению, поскольку известны причины их вызывающие.
HELLP-синдром лечится только глюкокортикостероидами, а постановка этого диагноза служит основанием для незамедлительного прерывания беременности.
Аутоимунные же тромбоцитопении относятся к идиопатическим, то есть с неясной причиной.
Болезнь Верльгофа
Другое распространённое наименование болезни Верльгофа — идиопатическая тромбоцитопеническая пурпура (ИТП).
Причина возникновения этого заболевания неизвестна. Однако существует теория, объясняющая процесс снижения количества тромбоцитов в крови. Считается, что организм начинает синтезировать аутоантитела к мембране тромбоцитов. Вследствие этого тромбоциты распознаются макрофагами как чужеродные организму элементы и фагоцитируются ими. Симптом этого заболевания — петехиальная сыпь на коже и слизистых. Выраженность сыпи будет зависеть от степени тромбоцитопении.
Как диагностировать болезнь Верльгофа:
- тромбоцитопения менее 100х10^9/литр;
- выявление аутоантител к тромбоцитам;
- отсутствие других заболеваний, сопровождающихся тромбоцитопенией;
- отсутствие известных причин, способных вызвать тромбоцитопению;
- нормальное содержание предшественников тромбоцитов в пунктате костного мозга.
Совокупность всех этих признаков даёт основание для постановки диагноза идиопатической тромбоцитопенической пурпуры. При лечении этого недуга не стоит цель добиться нормализации уровня тромбоцитов, поскольку неизвестна причина и нет возможности на неё повлиять. Целью лечения является снижение выраженности геморрагических проявлений.
Для этого применяются следующие препараты и методы:
- Глюкокортикостероиды месячным курсом в дозе 1-2 мг на кг массы тела перорально.
- При резко выраженных геморрагиях назначается пульс-терапия внутривенным введением метилпреднизолона в течение трёх дней.
- Внутривенное капельное введение иммуноглобулина курсом на пять дней.
- Спленэктомия показана при неэффективности гормональной терапии.
- В последние годы было разработано патогенетическое средство лечения идиопатической тромбоцитопенической пурпуры — непептидный агонист рецепторов тромбопоэтина. Механизм действия этого препарата заключается в стимуляции синтеза тромбоцитов в костном мозге. Международное непатентованное его название его — элтромбопаг, коммерческое — револейд.
Тромботическая тромбоцитопеническая пурпура
Крайне редкая патология. Развивается у людей молодого возраста, в отличие от ИТП, которой заболевают чаще лице старше сорока лет. Часто имеет злокачественное фульминантное течение, приводящее к летальному исходу.
Патологоанатомическим изменением при этом заболевании является образование микротромбов в кровеносных сосудах всех органов. Нарушается кровоснабжение ткани органа, изменяется его функция. Как сопутствующее заболевание развивается гемолитическая анемия вследствие травматизации эритроцитов этими тромбами.
Предполагается наличие некоторых факторов риска, способствующих образованию микротромбов.
- чрезмерное образование фактора Виллебранда;
- некоторые вирусные инфекции;
- прием цитостатиков;
- аутоиммунные заболевания.
Признаки тромботической тромбоцитопенической пурпуры: тромбоцитопения, анемия, изменения в неврологическом статусе, дисфункция почек, высокая температура в течение длительного времени.
Единственная цель лечения — предупреждение образования новых микротромбов и устранение имеющихся. Для этого применяется плазмаферез, дезагреганты (аспирин в дозе 300 мг в сутки), глюкокортикостероиды длительным курсом (преднизолон 1-2 мг на кг), прием продолжается до полной регрессии симптомов, затем идет постепенная отмена.
Показателями хорошего ответа на терапию при тромботической тромбоцитопенической пурпуре служат:
- регрессия неврологической симптоматики;
- восстановление функции почек — нормализация показателей креатинина и мочевины;
- уменьшение количества ретикулоцитов и подъем гемоглобина;
- снижение концентрации ЛДГ, что свидетельствует о нормализации микроциркуляции.
Но даже при адекватной и в полном объеме проводимой терапии процент летальных исходов при ТТП составляет от 20% до 40%.
Диссеминированное внутрисосудистое свертывание
Отдельно следует сказать о синдроме диссеминированного внутрисосудистого свертывания (ДВС) как об особой форме тромбоцитопении. Вызывают его следующие состояния:
- тяжелые инфекции, чаще вирусные;
- некоторые осложнения родов, такие как разрыв плаценты, эклампсия;
- Краш-синдром (по-другому — синдром длительного сдавления);
- обширные ожоги;
- тяжелые степени шока различной этиологии;
- тяжелый гемолиз при переливании крови;
- некоторые злокачественные опухоли;
- другие состояния, сопровождающиеся некрозом внутренних органов.
При ДВС-синдроме развивается снижение количества тромбоцитов в крови, однако не возникает истощения тромбоцитарного ростка костного мозга, как при истинных тромбоцитопениях. Проявляется это развитием геморрагического синдрома, чаще всего приводящего к летальному исходу. Патогенез ДВС-синдрома представляет собой развитие «порочного круга», при котором одни процессы усугубляют течение последующих.
Диагностические критерии для ДВС-синдрома:
- сравнительно небольмея тромбоцитопения, до 150х10^9/литр;
- в коагулограмме признаки гипокоагуляции;
- уменьшение практически всех факторов свертывания;
- повышение концентрации D-димера.
Лечение ДВС-синдрома заключается в устранении того заболевания, которое вызвало его развитие. Для восполнения факторов свертывания назначается трансфузии препаратов замороженной плазмы. Трансфузия тромбомассы назначается только при критическом снижении уровня тромбоцитов и появлении спонтанных массивных кровотечений.
